División ganglionar posquirúrgica y su efecto en el recuento ganglionar y la estadificación en pacientes con cáncer gástrico
DOI:
https://doi.org/10.30944/20117582.2484Palabras clave:
neoplasias gástricas, gastrectomía, ganglios linfáticos, metástasis linfática, escisión del ganglio linfático, estadificación de neoplasiasResumen
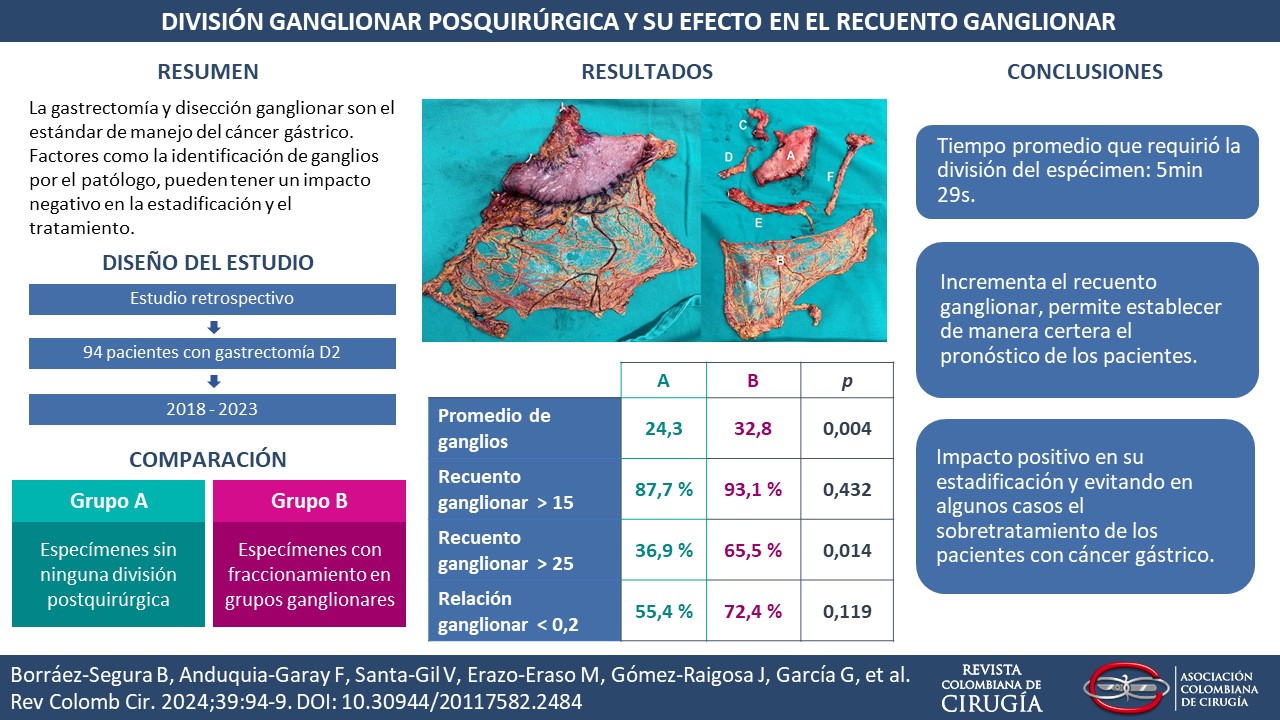
Introducción. La gastrectomía y disección ganglionar es el estándar de manejo para los pacientes con cáncer gástrico. Factores como la identificación de ganglios por el patólogo, pueden tener un impacto negativo en la estadificación y el tratamiento. El objetivo de este estudio fue comparar el recuento ganglionar de un espécimen quirúrgico después de una gastrectomía completa (grupo A) y de un espécimen con un fraccionamiento por grupos ganglionares (grupo B).
Métodos. Estudio de una base de datos retrospectiva de pacientes sometidos a gastrectomía D2 en el Servicio de Cirugía gastrointestinal de la Liga Contra el Cáncer seccional Risaralda, Pereira, Colombia. Se comparó el recuento ganglionar en especímenes quirúrgicos con y sin división ganglionar por regiones anatómicas previo a su envío a patología.
Resultados. De los 94 pacientes intervenidos, 65 pertenecían al grupo A y 29 pacientes al grupo B. El promedio de ganglios fue de 24,4±8,6 y 32,4±14,4 respectivamente (p=0,004). El porcentaje de pacientes con más de 15 y de 25 ganglios fue menor en el grupo A que en el grupo B (27 vs 57, p=0,432 y 19 vs 24, p=0,014). El promedio de pacientes con una relación ganglionar menor 0,2 fue mayor en el grupo B (72,4 % vs 55,4 %, p=0,119).
Conclusiones. Los resultados de nuestro estudio mostraron que una división por grupos ganglionares previo a la valoración del espécimen por el servicio de patología incrementa el recuento ganglionar y permite establecer de manera certera el pronóstico de los pacientes, teniendo un impacto positivo en su estadificación, para evitar el sobretratamiento.
Descargas
Referencias bibliográficas
Soto-Vásquez J, Anduquia-Garay F, Hurtado-Hurtado N, Mena M, Santa-Gil V, Trejos-Rojas B, et al. Descripción de la variación en el tiempo del cáncer gastrointestinal en el centro occidente de Colombia. Rev Colomb Cir. 2022;37:401-7. https://doi.org/10.30944/20117582.1087
Muñoz-Orozco H, Meza JA, Merchán-Galvis A. Supervivencia a dos años en pacientes con cáncer gástrico localmente avanzado en una institución de Popayán entre 2018 y 2020. Rev Colomb Cir. 2023;38:468-73. https://doi.org/10.30944/20117582.2282
Oliveros-Wilches R, Pinilla-Morales RE, Sánchez-Pedraza R, Facundo-Navia H, Sánchez-Cortés EF, Buitrago-Gutiérrez DA. Morbilidad y mortalidad en pacientes llevados a gastrectomía por cáncer gástrico. Rev Colomb Cir. 2023;38:459-67. https://doi.org/10.30944/20117582.2272
Charalampakis N, Tsakatikas S, Schizas D, Kykalos S, Tolia M, Fioretzaki R, et al. Trimodality treatment in gastric and gastroesophageal junction cancers: Current approach and future perspectives. World J Gastrointest Oncol. 2022;14:181-202. https://doi.org/10.4251/wjgo.v14.i1.181
Borráez-Segura BA, Martín I, Montoya JA, Guevara O, Manrique ME, Oliveros R, Arévalo C. El cirujano adecuado para la gastrectomía adecuada. Acta Gastroenterológica Latinoamericana. 2018;48:278-83.
Japanese Gastric Cancer Association. Japanese Gastric Cancer Treatment Guidelines 2021 (6th edition). Gastric Cancer. 2023;26:1-25. https://doi.org/10.1007/s10120-022-01331-8
Quintero S, Lombana LJ, Jaramillo LF, Ramírez YP. Utilización del aclaramiento ganglionar. Rev Colomb Cir. 2008;23:210-6.
Zhang YX, Yang K. Significance of nodal dissection and nodal positivity in gastric cancer. Transl Gastroenterol Hepatol. 2020;5:17. https://doi.org/10.21037/tgh.2019.09.13
Baiocchi GL, Tiberio GA, Minicozzi AM, Morgagni P, Marrelli D, Bruno L, et al. A multicentric Western analysis of prognostic factors in advanced, node-negative gastric cancer patients. Ann Surg. 2010;252:70-3. https://doi.org/10.1097/SLA.0b013e3181e4585e
In H, Kantor O, Sharpe SM, Baker MS, Talamonti MS, Posner MC. Adjuvant therapy improves survival for T2N0 gastric cancer patients with sub-optimal lymphadenectomy. Ann Surg Oncol. 2016;23:1956-62. https://doi.org/10.1245/s10434-015-5075-1
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2023 Revista Colombiana de Cirugía

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Todos los textos incluidos en la Revista Colombiana de Cirugía están protegidos por derechos de autor. Las opiniones expresadas en los artículos firmados son las de los autores y no coinciden necesariamente con las de los directores o los editores de la Revista Colombiana de Cirugía. Las sugerencias diagnósticas o terapéuticas como elección de productos, dosificación y métodos de empleo corresponden a la experiencia y al criterio de los autores.

















.jpg)


