Cirugía en horario extendido: una visión de los actores involucrados
DOI:
https://doi.org/10.30944/20117582.2336Palabras clave:
cirugía general, admisión y programación de personal, complicaciones postoperatorias, evaluación de procesos y resultados en atención de salud, optimización, seguridad del pacienteResumen
Introducción. Las listas de espera para cirugía de alta prevalencia son producto de una limitada oferta ante una elevada demanda de jornadas quirúrgicas. Tienen un impacto sobre las condiciones médicas de los pacientes y la consulta por urgencias. Como respuesta, se han incorporado los espacios quirúrgicos adicionales en horarios no convencionales. Su creciente implementación, aunque controversial, se reconoce cada vez más como una nueva normalidad en cirugía. Hay una limitada documentación de la efectividad de la medida, debido a la complejidad e intereses de los participantes.
Métodos. Se analizó desde una posición crítica y reflexiva la perspectiva de los actores involucrados en un programa de cirugía en horario extendido, estableciendo las posibles barreras y los elementos facilitadores de una política enfocada a procedimientos en horario no convencional. Asimismo, se describen posibles oportunidades de investigación en el tema.
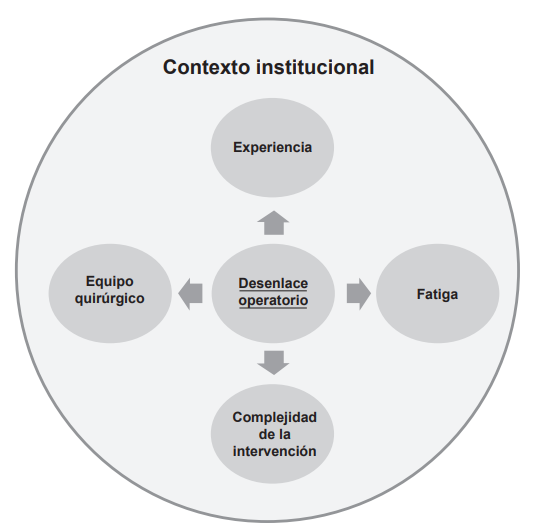
Discusión. Los programas quirúrgicos en horarios no convencionales implican un análisis de los determinantes de su factibilidad y éxito para establecer la pertinencia de su implementación. La disponibilidad de las salas de cirugía, una estandarización de los procedimientos y una cultura de seguridad institucional implementada por la normativa vigente, favorecen estas acciones operacionales. Los aspectos económicos del prestador y del asegurador inciden en la planeación y ejecución de esta modalidad de trabajo.
Conclusión. La realización segura y el éxito de un programa de cirugía en horario no convencional dependen de la posibilidad de alinear los intereses de los actores participantes en el proceso.
Descargas
Referencias bibliográficas
Rose J, Weiser TG, Hider P, Wilson L, Gruen R, Bickler SW. Estimated need for surgery worldwide based on prevalence of diseases: implications for public health planning of surgical services. Lancet Glob Heal. 2015;3(Suppl 2); S13-S20. https://doi.org/10.1016/S2214-109X(15)70087-2
Verde-Remeseiro L, López-Pardo y Pardo E. Índices de calidad en cirugía ambulatoria. Cir May Amb. 2013;18:114-6.
Escalante-Arbeláez D, Bernal-Gutiérrez M, Buitrago-Gutiérrez G. Mortalidad perioperatoria y volumen quirúrgico de colecistectomías en el régimen contributivo en Colombia. Rev Colomb Cir. 2021;36:83-90. https://doi.org/10.30944/20117582.705
Herraiz JL, Llueca JA, Colecha M, Catalá C, Oliva C, Serra A, Calpe E. Histerectomía total laparoscópica: estudio descriptivo de la experiencia en el Hospital Universitario General de Castellón. Progresos Obstet y Ginecol. 2015;58:441-5. https://doi.org/10.1016/j.pog.2015.05.005
Gaviria-Uribe A, Ruiz-Gómez F, Dávila-Guerrero CE, Burgos-Bernal G, Osorio EJ. Programa nacional de atención integral en salud visual. 2016-2022. Ministerio de Salud y Protección Social. Organización Panamericana de la Salud. Organización Mundial de la Salud. Fecha de consulta: 25 de noviembre 2022. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/PP/ENT/programa-nal-salud-visual-2016.pdf
Siciliani L, Hurst J. Explaining waiting times variations for elective surgery across OECD countries. Paris: Organisation for Economic Co-operation and Development - OECD Heal Work Pap. 2003;7. Fecha de consulta: 25 de noviembre de 2022. Disponible en: https://www. oecd.org/els/health-systems/17256025.pdf
Contreras-Loya D, Gómez-Dantés O, Puentes E, Garrido-Latorre F, Castro-Tinoco M, Fajardo-Dolci G. Waiting times for surgical and diagnostic procedures in public hospitals in Mexico. Salud Publica Mex. 2015;57:29-37. https://doi.org/10.21149/spm.v57i1.7400
Bachelet VC, Goyenechea M. Resumen de evidencia sobre tiempos de espera para cirugías electivas para apoyar la toma de decisiones en políticas de salud. Medwave Estud. 2018. Fecha de consulta: 28 de noviembre de 2022. Disponible en: https://docs.bvsalud. org/biblioref/2021/06/1254294/pb_tiempos-de-espera-para-cirugias-electivas.pdf
Chen W, Wu Q, Fu N, Yang Z, Hao J. Patient selection for ambulatory laparoscopic cholecystectomy: A systematic review. J Minim Access Surg. 2022;18:176-80. https://doi.org/10.4103/jmas.jmas_255_21
Zuluaga LA, Clavijo W, Villalba A. Colecistectomía laparoscópica ambulatoria en una unidad quirúrgica no hospitalaria. Rev Colomb Cir. 2000;15:2-7.
Moore JH, Rodríguez S, Roa A, Girón M, Sanabria A, Rodríguez P, et al. Colecistectomía laparoscópica ambulatoria: modelo de programa costo-eficiente de cirugía laparoscópica. Rev Colomb Cirugía. 2004;19:43-53.
Wu JX, Nguyen AT, de Virgilio C, Plurad DS, Kaji AH, Nguyen V, et al. Can it wait until morning? A comparison of nighttime versus daytime cholecystectomy for acute cholecystitis. Am J Surg. 2014;208:911-8. https://doi.org/10.1016/j.amjsurg.2014.09.004
Pucher PH, Brunt LM, Davies N, Linsk A, Munshi A, Rodriguez HA, et al. Outcome trends and safety measures after 30 years of laparoscopic cholecystectomy: a systematic review and pooled data analysis. Surg Endosc. 2018;32:2175-83. https://doi.org/10.1007/s00464-017-5974-2
Phatak UR, Chan WM, Lew DF, Escamilla RJ, Ko TC, Wray CJ, et al. Is nighttime the right time? Risk of complications after laparoscopic cholecystectomy at night. J Am Coll Surg. 2014;219:718-24. https://doi.org/10.1016/j.jamcollsurg.2014.05.009
Cortegiani A, Gregoretti C, Neto AS, Hemmes SNT, Ball L, Canet J, et al. Association between night-time surgery and occurrence of intraoperative adverse events and postoperative pulmonary complications. Br J Anaesth. 2019;122:361-9. https://doi.org/10.1016/j.bja.2018.10.063
Turrentine FE, Wang H, Young JS, Calland JF. What is the safety of nonemergent operative procedures performed at night? A study of 10,426 operations at an academic tertiary care hospital using the American College of Surgeons National Surgical Quality Program improvement database. J Trauma. 2010;69:313-9. https://doi.org/10.1097/TA.0b013e3181e49291
Chama-Naranjo A, Cruz-Zárate A, Ruiz-Funes AP, Barbosa-Villareal F, Farell-Rivas J, Cuevas-Osorio VJ. ¿Día o noche? El momento ideal para realizar la colecistectomía. Rev Colomb Cir. 2022;37:597-63. https://doi.org/10.30944/20117582.2139
Geraedts ACM, Sosef MN, Greve JWM, de Jong MC. Is nighttime really not the right time for a laparoscopic cholecystectomy? Can J Gastroenterol Hepatol. 2018;2018:6076948. https://doi.org/10.1155/2018/6076948
Zafar SN, Libuit L, Hashmi ZG, Hughes K, Greene WR, Cornwell EE, et al. The sleepy surgeon: Does night-time surgery for trauma affect mortality outcomes? Am J Surg. 2015;209:633-9. https://doi.org/10.1016/j.amjsurg.2014.12.015
Fajardo R, Valenzuela JI, Olaya SC, Quintero G, Carrasquilla G, Pinzón CE, et al. Costo-efectividad de la colecistectomía laparoscópica y de la abierta en una muestra de población colombiana. Biomédica. 2011;31:514-24. https://doi.org/10.7705/biomedica.v31i4.405
Glance LG, Osler T, Li Y, Lustik SJ, Eaton MP, Dutton RP, et al. Outcomes are worse in US patients undergoing surgery on weekends compared with weekdays. Med Care. 2016;54:608-15. https://doi.org/10.1097/MLR.0000000000000532
Wadhwa V, Trivedi PS, Makary MS, Strain DV, Ahmed O, Chick JFB, et al. Utilization and outcomes of cholecystostomy and cholecystectomy in patients admitted with acute cholecystitis: A nationwide analysis. Am J Roentgenol. 2021;216:1558-65. https://doi.org/10.2214/AJR.20.23156
Varpio L, Hall P, Lingard L, Schryer CF. Interprofessional communication and medical error: a reframing of research questions and approaches. Acad Med. 2008;83:S76-S81. https://doi.org/10.1097/ACM.0b013e318183e67b
Ibrahim AM, Dimick JB. What metrics accurately reflect surgical quality? Annu Rev Med. 2018;69:481-91. https://doi.org/10.1146/annurev-med-060116- 022805
Nurok M, Czeisler CA, Lehmann LS. Sleep deprivation, elective surgical procedures, and informed consent. N Engl J Med. 2010;363:2577-9. https://doi.org/10.1056/NEJMp1007901
Domínguez LC, Rivera A, Bermúdez C, Herrera W. Análisis de los factores de conversión durante colecistectomía laparoscópica a abierta en una cohorte prospectiva de 703 pacientes con colecistitis aguda. Cir Esp. 2011;89:300-6. https://doi.org/10.1016/j.ciresp.2011.01.009
Guerrero R, Gallego AI, Becerril-Montekio V, Vásquez J. Sistema de salud de Colombia. Salud Publica Mex. 2011;53(suppl. 2):S144-S155.
Porter ME. Redefining health care: Creating value-based competition on results. Harvard Business School: National Association of Chain Drug Stores Annual Meeting; 2006. Fecha de consulta: 05 diciembre de 2022. Disponible en: https://www.hbs.edu/ris/Publication%20Files/20060502%20NACDS%20-%20Final%2005012006%20for%20On%20Point_db5ede1d-3d06-41f0-85e3-c11658534a63.pdf
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2023 Revista Colombiana de Cirugía

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Todos los textos incluidos en la Revista Colombiana de Cirugía están protegidos por derechos de autor. Las opiniones expresadas en los artículos firmados son las de los autores y no coinciden necesariamente con las de los directores o los editores de la Revista Colombiana de Cirugía. Las sugerencias diagnósticas o terapéuticas como elección de productos, dosificación y métodos de empleo corresponden a la experiencia y al criterio de los autores.

















.jpg)


