Malformación linfática quística gigante del hígado: dos casos pediátricos con diferente abordaje quirúrgico
DOI:
https://doi.org/10.30944/20117582.2350Palabras clave:
anomalías linfáticas, linfangioma quístico, hepatomegalia, laparoscopia, hepatectomía, escleroterapiaResumen
Introducción. Las malformaciones linfáticas quísticas, también llamadas linfangiomas quísticos, aparecen muy raramente de forma aislada en el hígado.
Casos clínicos. Se presentan dos pacientes femeninas de edad preescolar con marcada hepatomegalia, dependiente de lesiones quísticas multitabicadas, secundarias a malformación linfática quística gigante del hígado, que fueron tratadas en el Hospital Pediátrico Universitario William Soler, La Habana, Cuba.
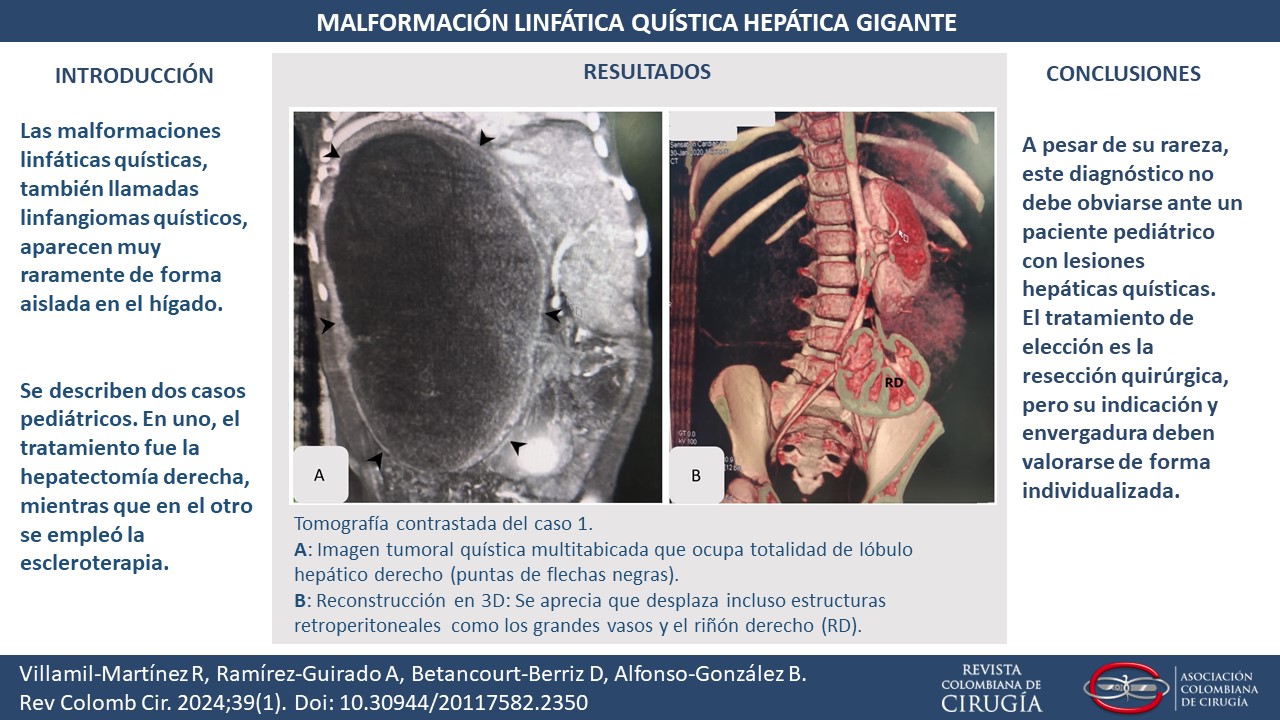
Resultados. En ambos casos el diagnóstico se apoyó en los estudios de imágenes, la laparoscopia y el análisis histopatológico. En un caso el tratamiento fue la hepatectomía derecha, mientras que en el otro se empleó la escleroterapia, ambas con evolución favorable.
Conclusión. A pesar de su rareza, este diagnóstico no debe obviarse ante un paciente pediátrico con lesiones hepáticas quísticas. El tratamiento de elección es la resección quirúrgica, pero su indicación y envergadura debe valorarse de forma individualizada.
Descargas
Referencias bibliográficas
Duggan EM, Fishman SJ. Vascular anomalies. En: Holcomb III GW, Murphy JP, St Peter SD, Gatti JM, editors. Holcomb and Ashcraft’s Pediatric Surgery. 7th edition. Nueva York: Elsevier; 2020. p. 1147-70.
International Society for the Study of Vascular Anomalies. ISSVA Classification of Vascular Anomalies 2018. Fecha de consulta: 6 de abril de 2020. Disponible en: https://www.issva.org/classification
Poget M, Fresa M, El Ezzi O, Saliou G, Doan MT, Roessingh A de B. Lymphatic malformations in children: retrospective review of surgical and interventional management. Pediatr Surg Int. 2022;39:36. https://doi.org/10.1007/s00383-022-05320-x
Rosales-Parra ND, Acero-Murillo CF, García-Aristizabal MP, Romero-Espitia WD. Malformaciones linfáticas abdominales en una población pediátrica: experiencia en un centro de referencia de Medellín, Colombia. Rev Colomb Cir. 2022;37:245-50. https://doi.org/10.30944/20117582.961
Ahmad K, Vad H, Christensen TD. Mediastino-hepato-renal cystic lymphangiomas-diagnostic and surgical considerations. J Thorac Dis. 2014;6:E173-5. https://doi.org/10.3978/j.issn.2072-1439.2014.08.47
Lugo-Vicente H. Hepatic lymphangiomas. Pediatric Surgery Update. 2007;29:5. Disponible en: https://pedsurgeryupdate.com/PSU29507.pdf
Andrews WS, Kane B, Hendrickson RJ. Lesions of the liver. En: Holcomb III GW, Murphy JP, St Peter SD, Gatti JM, editors. Holcomb and Ashcraft’s Pediatric Surgery. 7th edition. Nueva York: Elsevier; 2020. p. 1031-65.
Budusan A, Cocian A, Gocan H. Isolated hepatic lymphangiomas in children: Two case reports. J Pediatr Surg Case Rep. 2020;56:101430. https://doi.org/10.1016/j.epsc.2020.101430
Shahi KS, Geeta B, Rajput P. Solitary hepatic lymphangioma in a 22-day-old infant. J Pediatr Surg. 2009;44:e9- 11. https://doi.org/10.1016/j.jpedsurg.2009.04.022
Liu Q, Sui CJ, Li BS, Gao A, Lu JY, Yang JM. Solitary hepatic lymphangioma: a one-case report. Springerplus. 2014;3:314. https://doi.org/10.1186/2193-1801-3-314
Zeidan S, Delarue A. Uncommon etiology of a cystic hepatic tumor. Dig Surg. 2008;25:10-1. https://doi.org/10.1159/000114195
Zamora AK, Barry WE, Nowicki D, Ourshalimian S, Navid F, Miller JM, et al. A multidisciplinary approach to management of abdominal lymphatic malformations. J Pediatr Surg. 2021;56:1425-9. https://doi.org/10.1016/j.jpedsurg.2020.10.007
Fernandes S, Yeung P, Heran M, Courtemanche D, Chadha N, Baird R. Sclerosing agents in the management of lymphatic malformations in children: A systematic review. J Pediatr Surg. 2022;57:888-96. https://doi.org/10.1016/j.jpedsurg.2021.12.056
Ercolani G, Grazi GL, Pinna AD. Liver Transplantation for benign hepatic tumors: A systematic review. Dig Surg. 2010;27:68-75. https://doi.org/10.1159/000268628
Lee HH, Lee SY. Case report of solitary giant hepatic lymphangioma. Korean J Hepatobiliary Pancreat Surg. 2016;20:71-4. https://doi.org/10.14701/kjhbps.2016.20.2.71
Zouari M, Dhaou MB. Solitary hepatic lymphangioma in an 8-month-old child. Pan Afr Med J. 2015;20:440. https://doi.org/10.11604/pamj.2015.20.440.6111
Ak SJ, Park SK, Park HU. A case of isolated hepatic lymphangioma. Korean J Gastroenterol. 2012;59:189-92. https://dx.doi.org/10.4166/kjg.2012.59.2.189
Porwal PK, Dubey KP, Morey A, Singh H, Pooja S, Bose A. Bleomycin sclerotherapy in lymphangiomas of head and neck: Prospective study of 8 cases. Indian J Otolaryngol Head Neck Surg. 2018;70:145-8. https://doi.org/10.1007/s12070-017-1243-x
Sonmez K, Karabulut R, Turkyilmaz Z. Macrocystic lymphangioma in children treated by sclerotherapy with bleomycin. J Craniofac Surg. 2020;31:e250-1. https://doi.org/10.1097/SCS.0000000000006202
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2023 Revista Colombiana de Cirugía

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Todos los textos incluidos en la Revista Colombiana de Cirugía están protegidos por derechos de autor. Las opiniones expresadas en los artículos firmados son las de los autores y no coinciden necesariamente con las de los directores o los editores de la Revista Colombiana de Cirugía. Las sugerencias diagnósticas o terapéuticas como elección de productos, dosificación y métodos de empleo corresponden a la experiencia y al criterio de los autores.

















.jpg)


