El humo del electrocauterio, el riesgo olvidado y minimizado de la cirugía
DOI:
https://doi.org/10.30944/20117582.2461Palabras clave:
electrocoagulación, lesión por inhalación de humo, riesgo a la salud, exposición profesional, quirófanos, espiradores N95Resumen
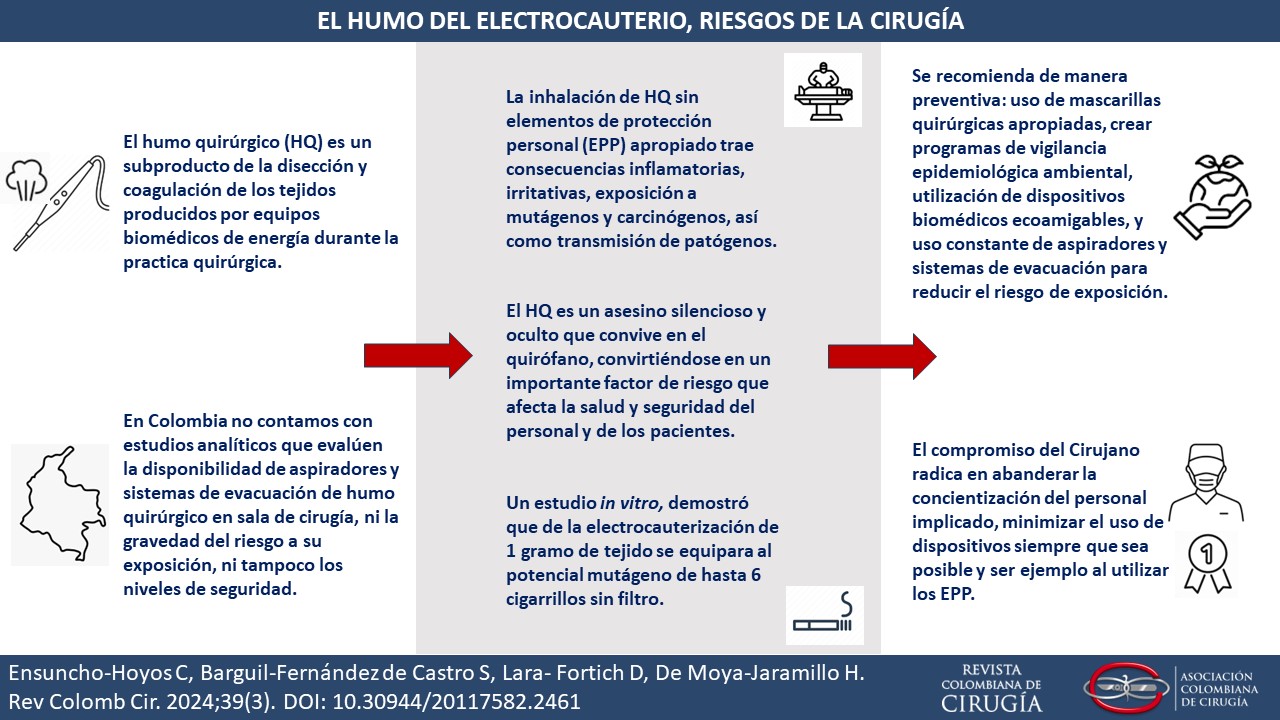
Introducción. La nueva era de la cirugía es cada vez más dependiente de la tecnología, y un ejemplo de ello es el uso generalizado de electrocauterio como parte primordial de la práctica quirúrgica. El humo quirúrgico es un subproducto de la disección y la coagulación de los tejidos producidas por los equipos de energía, que representa múltiples riesgos potenciales para la salud del grupo quirúrgico, sin embargo, se han minimizado los peligros causados por la exposición de manera frecuente y acumulativa a este aerosol.
Métodos. Se realizó un análisis crítico, desde una posición reflexiva de la información disponible, estableciendo los posibles riesgos relacionados con la exposición al humo quirúrgico.
Discusión. Es visible la necesidad imperativa de establecer directrices nacionales, pautas normativas y recomendaciones estandarizadas para cumplir con las exigencias dadas por los sistemas de gestión en salud ocupacional y seguridad del trabajo, cuyo objetivo principal es hacer efectivo el uso de mascarillas quirúrgicas apropiadas, la implementación de programa de vigilancia epidemiológica ambiental en sala de cirugía, la priorización del uso constante de aspiradores y sistemas de evacuación, y la ejecución de programas educativos de sensibilización dirigidos al personal implicado. De igual manera, se abre la inquietud de la necesidad de nuevos estudios para definir con mayor precisión el peligro de este aerosol.
Conclusión. Se recomienda de manera responsable utilizar todas las estrategias preventivas existentes para intervenir en salas de cirugía los riesgos minimizados y olvidados del humo quirúrgico.
Descargas
Referencias bibliográficas
Abaunza H. Ciencia y arte en la cirugía. Rev Latinoam Cir. 2014;4:50-7.
Ministerio de Salud y Protección Social. Resolución número 3100 de 2019. Fecha de consulta: 19 de noviembre de 2023. Disponible en: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/ DE/DIJ/resolucion-3100-de-2019.pdf
Sun-Han JE. Nueva versión de la norma ISO 14644. 2016. Fecha de consulta: 19 de noviembre de 2023. Disponible en: http://www.grupoccv.com/Documentos/Norma%20ISO%2014644%20partes%201%20 y%202%20revisadas.pdf
Khajuria A, Maruthappu M, Nagendran M, Shalhoub J. What about the surgeon? Int J Surg. 2013;11:18-21. https://doi.org/10.1016/j.ijsu.2012.11.024
Carter PL. The life and legacy of William T. Bovie. Am J Surg. 2013;205:488-91. https://doi.org/10.1016/j.amjsurg.2012.12.005
Swerdlow BN. Surgical smoke and the anesthesia provider. J Anesth. 2020;34:575-84. https://doi.org/10.1007/s00540-020-02775-x
Dixon K, Dasgupta P, Vasdev N. A systematic review of the harmful effects of surgical smoke inhalation on operating room personnel. Health Sciences Review. 2023;6:100077. https://doi.org/10.1016/j.hsr.2023.100077
Chowdhury KK, Meftahuzzaman SM, Rickta D, Chowdhury TK, Chowdhury BB, Ireen ST. Electrosurgical smoke: a real concern. Mymensingh Med J. 2011;20:507-12.
Vieira-Claudio C, Perfeito-Ribeiro R, Trevisan-Martins J, Palucci-Marziale MH, Solci MC, Dalmas JC. Polycyclic aromatic hydrocarbons produced by electrocautery smoke and the use of personal protective equipment. Rev LatAm Enfermagem. 2017;25:e2853. https://doi.org/10.1590/1518-8345.1561.2853
Zhou YZ, Wang CQ, Zhou MH, Li ZY, Chen D, Lian AL, et al. Surgical smoke: A hidden killer in the operating room. Asian J Surg. 2023;46:3447-54. https://doi.org/10.1016/j.asjsur.2023.03.066
Mollov A, Echeverria A, Herrera S, Pegenaute C, Rodríguez J. El humo quirúrgico, riesgo laboral evaluable - revisión sistemática exploratoria de la bibliografía disponible. Rev Asoc Esp Med Trab. 2022;31:208-22.
Liu Y, Song Y, Hu X, Yan L, Zhu X. Awareness of surgical smoke hazards and enhancement of surgical smoke prevention among the gynecologists. J Cancer. 2019;10:2788-99. https://doi.org/10.7150/jca.31464
Quiroz-Romero F. Mascarillas quirúrgicas a propósito del COVID-19: Algunos aspectos técnicos. Rev Colomb Cir. 2020;35:200-2. https://doi.org/10.30944/20117582.620
Benson SM, Novak DA, Ogg MJ. Proper use of surgical N95 respirators and surgical masks in the OR. AORN J. 2013;97:457-70. https://doi.org/10.1016/j.aorn.2013.01.015
Georgesen C, Lipner SR. Surgical smoke: Risk assessment and mitigation strategies. J Am Acad Dermatol. 2018;79:746-55. https://doi.org/10.1016/j.jaad.2018.06.003
Offeddu V, Yung CF, Low MSF, Tam CC. Effectiveness of masks and respirators against respiratory infections in healthcare workers: A systematic review and meta-analysis. Clin Infect Dis. 2017;65:1934-42. https://doi.org/10.1093/cid/cix681
Takahashi H, Hirota M, Takahashi T, Yamasaki M, Miyazaki Y, Makino T, et al. Simultaneous automatic insufflation and smoke-evacuation system in flexible gastrointestinal endoscopy. Endoscopy. 2016;48:579- 83. https://doi.org/10.1055/s-0042-102782
Li CI, Pai JY, Chen CH. Characterization of smoke generated during the use of surgical knife in laparotomy surgeries. J Air Waste Manag Assoc. 2020;70:324-32. https://doi.org/10.1080/10962247.2020.1717675
Navarro MC, González R, Aldrete MG, Carmona DE. Cambios en la mucosa nasal de los médicos por exposición al humo por electrocoagulación. Rev Fac Nac Salud Pública. 2016;34:135-44. https://doi.org/10.17533/udea.rfnsp.v34n2a02
Bree K, Barnhill S, Rundell W. The dangers of electrosurgical smoke to operating room personnel: A review. Workplace Health Saf. 2017;65:517-26. https://doi.org/10.1177/2165079917691063
Ilce A, Yuzden GE, Yavuz van Giersbergen M. The examination of problems experienced by nurses and doctors associated with exposure to surgical smoke and the necessary precautions. J Clin Nurs. 2017;26:1555-61. https://doi.org/10.1111/jocn.13455
Cabrera LF, Pedraza-Ciro M, Torregrosa L, Figueredo E. Cirugía durante la pandemia del SARS-CoV-2 / COVID-19: El efecto de la generación de aerosoles de partículas en escenarios quirúrgicos. Rev Colomb Cir. 2020;35:190-9. https://doi.org/10.30944/20117582.625
Carbajo-Rodríguez H, Aguayo-Albasini JL, Soria-Aledo V, García-López C. El humo quirúrgico: Riesgos y medidas preventivas. Cir Esp. 2009;85:274-9. https://doi.org/10.1016/j.ciresp.2008.10.004
Limchantra IV, Fong Y, Melstrom KA. Surgical smoke exposure in operating room personnel: A review. JAMA Surg. 2019;154:960-7. https://doi.org/10.1001/jamasurg.2019.2515
Fransen F, Hiel M, Al-Niaimi F, Badawi A, Haedersdal M, Laubach HJ, et al. Laser-induced smoke in dermatologic practice: A survey to explore hazard perceptions, safety measures and unmet needs. J Lasers Med Sci 2022;13:e63. https://doi.org/10.34172/jlms.2022.63
Villa-Perea JA. Humo quirúrgico y sus implicaciones en el personal de quirófano. Rev Colomb Salud Ocupac. 2022;12:e-7498. https://doi.org/10.18041/2322-634X/rcso.1.2022.7498
Rojas H, Larrain J, Riquelme J, Zemelman V. Exposición al humo quirúrgico. Riesgos asociados y medidas preventivas. Rev Chil Dermatol. 2014;30:327-30.
Patiño-Restrepo JF. Reflexiones sobre el estado actual y el futuro de la cirugía. Rev Colomb Cir. 2002;17:133-45.
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2024 Revista Colombiana de Cirugía

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Todos los textos incluidos en la Revista Colombiana de Cirugía están protegidos por derechos de autor. Las opiniones expresadas en los artículos firmados son las de los autores y no coinciden necesariamente con las de los directores o los editores de la Revista Colombiana de Cirugía. Las sugerencias diagnósticas o terapéuticas como elección de productos, dosificación y métodos de empleo corresponden a la experiencia y al criterio de los autores.

















.jpg)


