Duración de la antibioticoterapia en pacientes con colecistitis aguda manejados con colecistostomía. ¿Afecta los desenlaces clínicos?
DOI:
https://doi.org/10.30944/20117582.2283Palabras clave:
vesícula biliar, colelitiasis, colecistitis aguda, colecistitis alitiásica, colecistostomía, antibacterianosResumen
Introducción. En pacientes con diagnóstico de colecistitis aguda tratados con colecistostomía, el tiempo óptimo de duración de la terapia antibiótica es desconocido. El objetivo de este trabajo fue comparar los resultados clínicos en pacientes con diagnóstico de colecistitis aguda manejados inicialmente con colecistostomía y que recibieron cursos cortos de antibióticos (7 días o menos) versus cursos largos (más de 7 días).
Métodos. Se llevó a cabo un estudio de cohorte observacional, retrospectivo, que incluyó pacientes con diagnóstico de colecistitis aguda manejados con colecistostomía, que recibieron tratamiento antibiótico. Se hizo un análisis univariado y de regresión logística para evaluar la asociación de algunas variables con la duración del tratamiento antibiótico. El desenlace primario por evaluar fue la mortalidad a 30 días.
Resultados. Se incluyeron 72 pacientes. El 25 % (n=18) recibieron terapia antibiótica por 7 días o menos y el 75 % (n=54) recibieron más de 7 días. No hubo diferencias significativas en la mortalidad a 30 días entre los dos grupos ni en las demás variables estudiadas. La duración de la antibioticoterapia no influyó en la mortalidad a 30 días (OR 0,956; IC95% 0,797 - 1,146).
Conclusión. No hay diferencias significativas en los desenlaces clínicos de los pacientes con colecistitis aguda que son sometidos a colecistostomía y que reciben cursos cortos de antibióticos en comparación con cursos largos.
Descargas
Referencias bibliográficas
Elwood DR. Cholecystitis. Surg Clin North Am. 2008; 88:1241-52. https://doi.org/10.1016/j.suc.2008.07.008
Alemi F, Seiser N, Ayloo S. Gallstone disease: Cholecystitis, Mirizzi syndrome, Bouveret syndrome, gallstone ileus. Surg Clin North Am. 2019;99:231-44. https://doi.org/10.1016/j.suc.2018.12.006
Toro-Calle J, Guzmán-Arango C, Ramírez-Ceballos M, Guzmán-Arango N. ¿Son los criterios de la ASGE suficientes para la estratificación del riesgo de coledocolitiasis? Rev Colomb Gastroenterol. 2020;35:304-10. https://doi.org/10.22516/25007440.464
Escalante-Arbeláez D, Bernal-Gutiérrez M, Buitrago-Gutiérrez G. Mortalidad perioperatoria y volumen quirúrgico de colecistectomías en el régimen contributivo en Colombia. Rev Colomb Cir. 2021;36:83-90. https://doi.org/10.30944/20117582.705
Gallaher JR, Charles A. Acute cholecystitis: A review. JAMA. 2022;327:965-75. https://doi.org/10.1001/jama.2022.2350
Wakabayashi G, Iwashita Y, Hibi T, Takada T, Strasberg SM, Asbun HJ, et al. Tokyo Guidelines 2018: surgical management of acute cholecystitis: safe steps in laparoscopic cholecystectomy for acute cholecystitis (with videos). J Hepato-Biliary-Pancreat Sci. 2018;25:73-86. https://doi.org/10.1002/jhbp.517
Bone RC, Balk RA, Cerra FB, Dellinger RP, Fein AM, Knaus WA, et al. Definitions for sepsis and organ failure and guidelines for the use of innovative therapies in sepsis. The ACCP/SCCM Consensus Conference Committee. American College of Chest Physicians/Society of Critical Care Medicine. Chest. 1992;101:1644-55. https://doi.org/10.1378/chest.101.6.1644
Shea JA, Berlin JA, Escarce JJ, Clarke JR, Kinosian BP, Cabana MD, et al. Revised estimates of diagnostic test sensitivity and specificity in suspected biliary tract disease. Arch Intern Med. 1994;154:2573-81. https://doi.org/10.1001/archinte.1994.00420220069008
Mazuski JE, Tessier JM, May AK, Sawyer RG, Nadler EP, Rosengart MR, et al. The Surgical Infection Society revised guidelines on the management of intra-abdominal infection. Surg Infect. 2017;18:1-76. https://doi.org/10.1089/sur.2016.261
Ho VP, Kaafarani H, Rattan R, Namias N, Evans H, Zakrison TL. Sepsis 2019: What surgeons need to know. Surg Infect. 2020;21:195-204. https://doi.org/10.1089/sur.2019.126
Sartelli M, Coccolini F, Kluger Y, Agastra E, Abu-Zidan FM, Abbas AES, et al. WSES/GAIS/SIS-E/WSIS/AAST global clinical pathways for patients with intra-abdominal infections. World J Emerg Surg. 2021;16:49. https://doi.org/10.1186/s13017-021-00387-8
Wu PS, Chou CK, Hsieh YC, Chen CK, Lin YT, Huang YH, et al. Antibiotic use in patients with acute cholecystitis after percutaneous cholecystostomy. J Chin Med Assoc. 2020;83:134-40. https://doi.org/10.1097/JCMA.0000000000000244
Quintero GA, Fajardo R, Serrano MM, Álvarez A, García A, Franco JE, et al. Eficacia y seguridad de la Piperacilina/ Tazobactam en el tratamiento de la infección intraabdominal en Colombia. Rev Colomb Cir. 2001;16:216-21.
Li L, Zhu C, Huang H. Clinical epidemiology and outcomes of biliary tract infections caused by Klebsiella pneumoniae. Ann Transl Med. 2019;7:304. https://doi.org/10.21037/atm.2019.06.03
Carrillo-Alduenda JL, Flores-Murrieta FJ, Rodríguez-Alcocer AN. Actualización en la prescripción de fluoroquinolonas. Med Interna Mex. 2018;34:89-105. https://doi.org/10.24245/mim.v34i1.1429
Deshpande A, Pasupuleti V, Thota P, Pant C, Rolston DDK, Sferra TJ, et al. Community-associated Clostridium difficile infection and antibiotics: a meta-analysis. J Antimicrob Chemother. 2013;68:1951-61. https://doi.org/10.1093/jac/dkt129
Sawyer RG, Claridge JA, Nathens AB, Rotstein OD, Duane TM, Evans HL, et al. Trial of short-course antimicrobial therapy for intraabdominal infection. N Engl J Med. 2015;372:1996-2005. https://doi.org/10.1056/NEJMoa1411162
Loftus TJ, Brakenridge SC, Dessaigne CG, Sarosi GA, Zingarelli WJ, Moore FA, et al. Antibiotics may be safely discontinued within one week of percutaneous cholecystostomy. World J Surg. 2017;41:1239-45. https://doi.org/10.1007/s00268-016-3861-y
Descargas
Publicado
Cómo citar
Número
Sección
Licencia
Derechos de autor 2023 Revista Colombiana de Cirugía

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Todos los textos incluidos en la Revista Colombiana de Cirugía están protegidos por derechos de autor. Las opiniones expresadas en los artículos firmados son las de los autores y no coinciden necesariamente con las de los directores o los editores de la Revista Colombiana de Cirugía. Las sugerencias diagnósticas o terapéuticas como elección de productos, dosificación y métodos de empleo corresponden a la experiencia y al criterio de los autores.











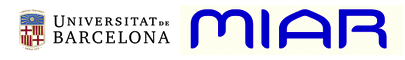






.jpg)


